ごあいさつ
無痛分娩(初産婦様用)
初産婦様で無痛分娩をご希望される方は
必ずお読みください。
当院で無痛分娩をするにあたり、複数の条件がございます。
下記全てに当てはまる方のみ無痛分娩対応可能です。
1 初産婦様(筋腫核出術後の妊娠は除く)
2 ご主人様が、分娩時に在院可能な方
3 里帰りの方は、30週未満で一度受診(木金土)をして頂き、
34週6日までに受診(木金土)可能な方
4 必ず妊娠初期から院長の妊婦健診を受けていただける方
※医師の判断により該当していても
お受けできない場合がございます。
(凝固検査異常、強い貧血のある方、入院時に血小板が10万以下、
BMI25以上の方など)
目次
1 無痛分娩のメリット・デメリット
2 無痛分娩の流れ・方法
3 硬膜外麻酔について
4 無痛分娩開始時期
5 無痛分娩中の過ごし方
6 赤ちゃんと分娩経過への影響
7 合併症
8 費用
1.無痛分娩のメリット・デメリット
【メリット】
陣痛の痛みが自然分娩と比べて少ないことから、
比較的リラックスして分娩することができます。
妊婦さんの体力消耗を最小限にすることができ
産後の回復が早くなることが多いと言われてます。
当院では厚生労働省認定資格である麻酔標榜医の資格をもった
経験豊富な産婦人科医(無痛分娩が間に合わないという可能性が低い)
が麻酔をかけるため、
分娩の進行に合わせて無痛を始めやすいのもメリットの1つです。
分娩の進行が早い場合、
あるいは早く痛みの緩和効果を期待される方は
京都で対応可能な施設は少ない脊髄くも膜下硬膜外併用麻酔(CSEA)
脊髄くも膜下麻酔を妊婦様からの同意を確認後、
行うことが可能です。
硬膜外麻酔と比べ両方とも、5分程度で痛みを緩和
することができます。
DPE(dural puncture epidural)という今後主流となる可能性のある
硬膜外麻酔とCSEAを混ぜたような無痛方法も選択可能です。
また、万が一 重篤な合併症が出た時に、
麻酔科標榜医で十分なトレーニングを受けていることから、
気管内挿管など(それでもビデオ喉頭鏡など道具を使ったほうが、
より安全で当院では準備しています)迅速に対応可能です。
【デメリット】
麻酔によりお産の時間が長引くなどの影響があります。
吸引分娩の可能性は若干(10%ほど)上がりますが、
帝王切開への影響はありません。
医療行為には、避けることができない副作用や
合併症が起こりえます。
1 麻酔による合併症のリスク
アナフィラキシー反応・頭痛・尿閉・硬膜外血腫・硬膜外膿瘍
原因不明の神経障害・局所麻酔中毒・全脊椎麻酔による
心停止・呼吸停止
2 麻酔による副作用のリスク
低血圧・悪心・嘔吐・痒み・体温上昇・産後創部痛を強く感じる
2.分娩の方法・流れ
【方法】
完全に痛みをとるのではなく、
耐えられる痛みにコントロールすることを目指します。
つまり、安全性を最優先させます。
妊婦さんと赤ちゃんの様子を確認しながら薬を投与します。
※分娩進行に伴い、痛みの場所・強さは変化します。
【流れ】
① 陣痛が来て、活動期(5cm以上開大している)の方が対象です。
② 当日は絶食(最終の食事から8時間空けていただきます)
水分は可能です。
③ 硬膜外麻酔を開始します。
④ 必要に応じて点滴にて陣痛促進剤を行います。
無痛分娩時に吸引分娩となる可能性は10%ほどあがります。
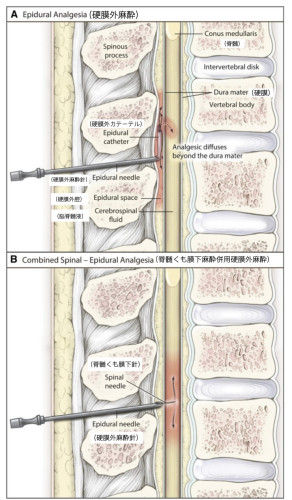
3.硬膜外麻酔について
硬膜外麻酔と脊髄くも膜下麻酔併用硬膜外麻酔のシェーマ
Elliott C(2022)AJOGから抜粋し日本語訳と追記
①硬膜外麻酔はポリウレタン製
(ポリアミド性は硬く、ポリウレタンの方で障害が少ない)の細く
柔らかいカテーテル(チューブ)を背中から硬膜外腔まで入れ、
麻酔薬を少しずつ注入し、痛みを和らげていきます。
硬膜外カテーテルを腰あたりから挿入します。
カテーテルを入れる際は背中を広範囲で消毒し、
細菌などが体内へ入らないようにしています。
お産の進行により、
②脊髄くも膜下麻酔併用硬膜外麻酔(CSEA)
③脊髄くも膜下麻酔を妊婦様に確認、同意の上
おこなう場合がございます。
硬膜外麻酔に比べ麻酔効果が早く、5分で効果が出ます。
④硬膜外麻酔単独 以外に
DPE(dural puncture epidural)という方法も可能です。
仙髄領域(赤ちゃんが降りてきたときの痛覚)の痛みの緩和などに
有効と言われております。
当院では、DPEとしては少し変則ですが、より安全のために
硬膜外カテーテルが信用できると判断した場合のみ、
DPE(25G ペンシルポイント針)を併用することも可能です
(ブログを参照ください)
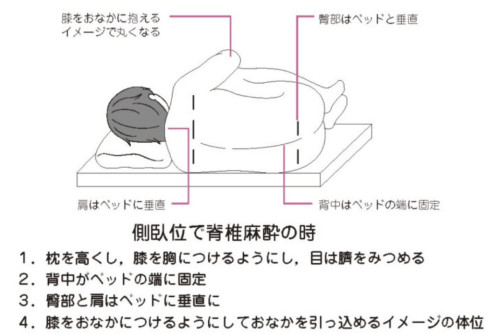
麻酔時の体位↓
脊椎麻酔と書いてますが、硬膜外麻酔のときも同じです。
図では左側を下にしてますが、実際は右側を下、
あるいは座位で穿刺いたします。
日本産婦人科医会ホームページより抜粋
4.無痛分娩開始時期
陣痛発来後、分娩活動期(5cm以上開大)している妊婦様に対して
患者様の状況や痛みに合わせて薬を注入していきます。
※緊急時や、妊婦さん・赤ちゃんの状態によって
無痛分娩を行えない場合もございます。
5.無痛分娩中の過ごし方
①麻酔を始めてから食事はとれません。
↓分娩中に摂取可能なもの↓
水・お茶・スポーツドリンク(プロテイン、アミノ酸含まない)
②麻酔開始後は基本的にベッドの上で過ごしていただきます。
麻酔中は下半身の感覚が鈍くなります。
場合により動きも鈍くなります。
トイレに行くことが出来ない場合は必要に応じて
管を入れて(導尿)尿を排出させます。
③胎児の心拍と子宮収縮を必要に応じて
モニタリングし、管理します。
(陣痛誘発促進剤中の患者様は必ず行います。)
6.赤ちゃんと分娩過程への影響
麻酔の影響によりお産の進行がゆっくりとなり、
子宮収縮薬による補助が必要になることがあります。
無痛分娩を行った場合は出産時、
吸引分娩が必要となる頻度が高くなります。
7-1. 合併症とその頻度
無痛分娩による合併症(局所麻酔中毒、全脊椎麻酔)といった
とても頻度が低いものに対しても早期発見できるように
テストドーズ(カテーテルのくも膜下迷入血管内迷入可能性を考えて
逆流逆血の確認し局麻薬の少量投与)を始めLAST(局麻中毒)の
初期症状の有無の確認、Modified Bromage scoreや、
麻酔高の頻回の確認をし、硬膜外麻酔は低濃度の局所麻酔薬に
麻薬を加えた少量分割法で行い、
合併症が出やすい30分間、医師が立ち会います。
アナフィラキシー反応が出たときはボスミンを使用するなど
院内マニュアル作成し常にシミュレーションしております。
また、イントラリポス・ボスミン・気管内挿管
(サクシニルコリン、ロクロニウム、スガマデクス、ビデオ喉頭鏡)
AEDなどを常時準備し、高次医療機関とは密に連携して
早期対応できるようにしています。
万が一、硬膜外血腫 膿瘍を疑う所見があれば、
速やかに対応いたします。
硬膜穿刺後頭痛を認める方で、保存療法で改善しない場合は
ブラッドパッチを行います。
また現在、カテーテルのくも膜下迷入血管内迷入の可能性は
指摘されて当院でも注意しておりますが、当院ではカテーテルの
硬膜下迷入の可能性も考え、疑われるときには
その対応を行います。(ブログを御参照ください)
イントラリポスが必要な時は20Gの血管内留置針での点滴では
不十分(理論上、期待されるスピードでは滴下できないが、
多くの施設では20G針を使用)と考えているため、
18Gの血管内留置針で血管確保を行います。
7-2. 麻酔合併症と頻度
合併症 頻度
低血圧 17〜37%
硬膜穿刺後頭痛 1〜2%
背部痛 30〜40%
不成功 1.5〜10%
悪心 1〜2.4%
搔痒 1.3%
硬膜下注入 0.1〜0.82%
血管内誤注入 5〜10%
痙攣 0.02%
クモ膜下誤注入 <1.6〜2.9%
全脊髄クモ膜下麻酔 0.02%
放散痛(4〜6週間持続) 0.05〜0.42%
運動神経麻痺 0〜0.14%
硬膜外血腫 非常に稀
硬膜外腫瘍 0.0015%
(照井克生. 野口翔平. 硬膜外無痛分娩.南山堂 改訂4版2022 より引用、一部改変)
8.費用
分娩費用は、自費診療となります。
無痛分娩の麻酔は鎮痛効果を保証するものではありません。
そのため、麻酔効果が不十分であった場合でも、
費用は一律にかかります。
麻酔の時間、薬液量によって値段は下記範囲まで変更します。
分娩費用464,000円に加えて100,000円~150,000円が必要です。
(CSEA、DPEの場合+50000円)
その他、個室料等の費用があります。
詳しくはホームページ内の「分娩について」をご覧ください。